はじめに
肩がこる、腰が痛い、腕が痛い、足の裏がチクチクするなどの症状は、実は全く健康な人でも少し根を詰めて作業した後などに起こっている痛みである。そういう健康人のXPを診ても何ら異常所見がないのは当たり前のことである。脊椎に配列異常などがない人でさえ、悪い姿勢で長時間過ごすと神経痛様症状も普通に(カジュアルに)出現する。そして全く異常のない脊椎であっても、上記のような作業を繰り返し行っていると症状が慢性化することもしばしばある。しかしながら、上記のような症状を訴え、整形外科を受診したところで、XPには何も異常があるはずがない。このように明らかな異常がなくても姿勢や日常生活で発現する痛みをカジュアル痛と言うことにする。一方、脊椎に配列異常を持つ者、椎間板ヘルニアを持つ者でさえ、悪い姿勢にならなければ痛みは生じない。整形外科にかかることもない。しかし、脊椎のXPを撮影すれば異常と言われる。この二つの事象はあまりにも当たり前のことであるが、当たり前すぎて医学を志す者にとって盲点となる。脊椎に異常のある者は少ないストレスで痛みが出現し、脊椎が正常な者は強大なストレスで痛みが出現する。それだけの違いであって、脊椎に異常があるから病気になるという確固たる相関関係はない。
医師たちはこのことを忘れ、MRIなどの精細画像を指差して「ここにヘルニアがあるから痛いのです」と当然のことのように患者に説明する。しかし、それは木を見て森を見ず、本質を見ていない。画像診断は原因を推測する一助にはなるが、あくまで一助にしかならない。本質は作業時間であったり姿勢であったりなど、環境によるところも大きい。画像診断に頼って診療するのが一般的な医師の普通であるが、それをしているうちは真の診断学は身に付かない。
再現性のある筆者の実験
筆者46歳男性(本文は2年前に書いた、当時46歳)は側臥位で就眠するとその2分後に右下腿外側(L5領域)にチクチクする痛みを感じる。側臥位を左右逆にしても同様に感じる。これを仰臥位にすると痛みはすみやかに消失する。これは明らかに再現性のある痛みであるから、精神異常や内臓異常で起こっているのではない。器質的な(原因が腰椎にある)痛みである。だが、側臥位になる以外に再現性はなく、他のどんなテスト(SLR testなど)を行っても何も出ない。以下に筆者の腰椎のXPを掲載する。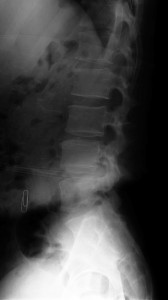 多少のOAはあるが椎間の狭小化などはない。次に筆者のMRIを示す。ある実験のために腹臥位で撮影したため画像が粗いがヘルニアなどがないことはわかるだろう。
多少のOAはあるが椎間の狭小化などはない。次に筆者のMRIを示す。ある実験のために腹臥位で撮影したため画像が粗いがヘルニアなどがないことはわかるだろう。
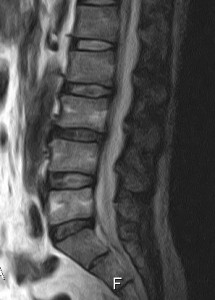 L2/3 L3/4 L5/S1に軽いBuldingがあるがほとんど所見なし
L2/3 L3/4 L5/S1に軽いBuldingがあるがほとんど所見なし
これらの二つの画像で、側臥位で右のL5領域に痛みが走る理由がわかるはずもない。画像上、何も所見がなくてもカジュアルに痛みが出現することを認識できてはじめて、痛みの本質が見えてくる。症状は「何か障害物がある」から出現するのではなく、「障害物がなくとも、姿勢が悪かったりすれば」出現するという真実を直視するかしないかである。私はこれをカジュアル痛と定義する。カジュアル痛に画像上の異常所見は必要ない。いや、必要ないのではなく今の画像技術では炎症の場所など同定できるはずがないし、原因特定も常に不完全であることを知る必要があるということだ。
なぜなら、整形外科医の多くは、器質的な証拠がない症例=心理的、精神的などと言って病態の本質から目をそむけて患者から逃げる癖がついているからだ。これを各自戒めなければならない。画像で証拠がないと心因性と言うのであれば、私の痛みは「心因性」なのだろうか? いや違う。ではこのカジュアル痛が強く出たら心因性だろうか? それも違う。普通に画像所見がなくても痛みが出るのである。
再現性のある筆者の実験2
私は電車内でよく読書をするが、約10分間下を向いて本を読んでいると必ず左の胸鎖乳突筋の中腹が痛くなる(これもチクチクした感じ)。頸椎を伸展位に保持すれば30秒以内にこの痛みは消失する。再現性アリである。だが、もちろん、Jackson,Spurling testは陰性。この原因に何が考えられるか?診断できる整形外科医はいるだろうか?これは神経痛を疑う。なぜなら胸鎖乳突筋は副神経支配(頚髄の1~6から出る神経)。頚髄は屈曲で引き伸ばされ、背屈で弛緩する。だから頸椎に何か病的異常がある必要などない。神経根が引っ張られ緊張が起こったことが原因の神経痛と考える。健常な頚椎を持っている人でも、長時間屈曲させると神経痛(カジュアル痛)が出るといいたいのだ。以下に筆者の頸椎を示す。画像上明らかな異常はない。
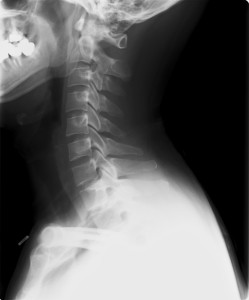
翌日出現するカジュアル痛
私はさらにいろいろと自分の体を使って実験している。頭の後ろで両手を組んで、頭部を強く過屈曲させることを5分間行うという実験である。(結果)5分行っても痛みもしびれも頚痛も何も起こらなかった。しかし軽いめまいと嘔気が出現した。しかしながら翌日、両肩に強いこりのような鈍痛を感じた。この痛みは頸椎前屈で増強し背屈で軽快。しかしながらその日は半日痛みが消失しなかった。私は臨床上、頸椎捻挫などで遅発性の頚痛が翌日から強くなることを知っている。これは受傷時に神経根が挫傷。神経根が約12時間かけて慢性痛を作りだしたからだと推測している(痛みに関する考察文献は多々あるので、詳しくはそちらを参)。つまり、神経根が損傷するとアロディニアを作ろうとDRGや脊髄後角が画策するのであろう。
アナログ的な診断技術を身につける
カジュアル痛と似たようなことは手のしびれでも再現できる。肘のFlexion signや手首のPhalen testは健常人でも長時間の暴露でしびれが出現する。よって健常者と異常者の境界はしびれの再現ではなく、しびれが出現するまでの時間である。およそ1分以内の出現で異常とするが、時間の境界はデジタル的に全か無かで判断できるはずがない。痛みや凝りも同様の考え方をすれば、健常者と異常者の境界がはっきりあるわけではない。画像所見も健常と異常をはっきり分けるアイテムではない。全てアナログ的に健常者から異常者へなめらかに移っているのが病態というものである。そこに我々が無理やり診断基準を作って白黒はっきりさせようとするから問題が起こる。私ははっきり、「画像は症状とはっきりした相関はないから、画像で診断してはいけない」と昔から自分を戒めている。そして器質的証拠のない患者を精神異常者扱いしたり絶対にしない。精神異常者であっても、痛みを訴える場合はどこかにわずかでも痛みを発生させる箇所があると考える癖がついている。そうやって必死に原因個所を考えるようになってから診断技術が飛躍的に向上した。