はじめに
本文は痛み治療の実戦の続編である。よって本文を読む前に前編を読むことをお勧めする。患者を治すのが医師の仕事か?と言えば、それは大半がそうではない。そもそも医師は湯水のごとく一生薬を処方し続けるが、患者の病気は根本的には一つも治らない。薬を出し続けるということは治していないのである(治れば薬は不要)。原因を治療するのではなく症状に対処しているのが医学の現状である。もちろん、それも否定しない。そうすることも必要であるから医師が薬ばかりを処方しても生きていられる。ここではそうした「治らないパターン」の治療について述べる。世の中には治らない痛みに苦しんでいる患者がごまんといる。そういう人たちをどう救えるか?を真剣に研究し解決策を打ち出す。疼痛治療薬の進化
古くからある消炎鎮痛薬の代表はステロイド。そして非ステロイド系の消炎鎮痛薬の数々(NSAID)がある。世界中で今でもこれらが大量に処方されているが、慢性の痛みはこれらを服用するだけではなかなか治らない。そこで最近はさらに強力な薬剤が開発された。トラムセットなどの準麻薬が癌以外の鎮痛に適応となる。リリカ(プレガバリン)は脊髄後角などに作用し神経伝達物質遊離を抑制する。レミケード(抗ヒトTNFαモノクローナル抗体製剤)などは強力な消炎作用を持つ(ステロイド以上)。
さて、これらの薬の評価を誠実に率直に行っておく。痛みの原因を根本的に治療するという意味ではレミケードがダントツで優秀である。炎症がどこに存在していてもそれを抑えるわけだから対症療法というよりも根本治療に近い。
レミケードはあらゆる炎症を抑えるので、おそらく難治性疼痛のあらゆる疾患を治せる可能性を秘めている。例えば三叉神経痛、顔面神経麻痺、突発性難聴などでも治せる可能性が十分にある(適応は通っていない)。炎症を抑えればたいていの疾患は治るからだ。しかし、ではなぜいろんな疾患に使用されないのか? 値段が高いのと副作用の厳しさである。ステロイドは安価であらゆる炎症に効果があって優れた消炎鎮痛剤であるが、副作用のために使用が限られている。レミケードはステロイドよりもさらに効果が高く、そして副作用もステロイドよりもさらに強い? 安全面において私はお勧めできないと思っている(「レミケードの副作用の過小評価にご注意」参)。
リリカ(プレガバリン)は疼痛除去と副作用の強さでほぼ中間的な位置づけである。リリカは私が研究している中枢感作を断ち切ることができる経口薬として唯一という位置づけにある薬剤である(「中枢感作について知識を深める」参)。中枢感作を少しでも断ち切ることができれば根本治療に近付く。だが、それでも限界があり、症状が激しい患者には増量しても効かない。レミケードほどではないがそれなりに副作用も強い。
現在、整形外科医、ペイン科医を中心にリリカが大量に処方されているが、副作用のために投薬中止となった患者も散見する。リリカは確かにこれまでのNSAIDよりも効果ありの薬だが、投薬には慎重にならざるを得ない。
トラムセット(オピオイド系)は準麻薬であり、もっとも中枢(脳)に作用する薬剤である。そしてもっとも根本治療にならない薬剤である。モルヒネと類似した薬であり、昔は末期癌患者の疼痛抑性にしか用いられなかったが、最近は副作用を軽減したオピオイドとして使用されるようになってきた。副作用は吐き気や便秘がメイン。根本治療にならないだけに、効果-副作用=薬の価値、を考えると価値が低いと言わざるを得ない。よって私は患者が要求しない限り自ら処方を勧めることはない。
ブロック後半日以内に痛みが元に戻る
このパターンは痛みの原因箇所とブロック箇所がズレている可能性、ブロックがミスに終わっている可能性がある(「痛み治療の実践」を参)。ここで重要なことは、ブロック注射というものは原因箇所と異なる場所に注射しても半日程度なら効果を発揮するところである。逆に言うと、半日効果があったからといってその治療が正しいとは限らない。(対策)ブロックの場所を変える、複数箇所ブロックする、薬量を増やす、成功するまでやり直す。
例外:あらゆるブロックを様々な場所に行い、それでも全く治療効果がないという症例に過去2~3例遭遇している。痛みの原因が脳や視床にある場合、他の臓器(癌など)からの場合、膠原病、中枢神経の変性疾患などによる場合などを考える。しかし、そういうマレな症例は1000人に1人もいない。つまり、徹底的なブロックで効果がない患者はまずいないということである。もしも、あなた(医師)が「ブロックしても治らない患者はもっともっとたくさんいる」と感じるのであれば、それはまだまだブロックを徹底していないと言う意味にとらえたほうがよい。この後、ブロックが効かない痛みを研究することにしたが、一般的な腰痛患者でさえ、「ブロックが著鋼する痛み」と「ブロックがほとんど聞かない痛み」が混在することが少なくないことをしる。慢性の疼痛患者では、多少なりとも「ブロックが効かない痛み」をどこかに持っているようである。このブロック無効の痛みの原因は、神経根よりもさらに中枢の脊髄の神経核(後角細胞など)にあると推定している。詳しくは「難治性慢性痛への取り組み」をご覧ください。
収穫逓減の法則を考えて治療する
見当違いな治療でも少しは治る。膝が痛いと訴える患者にヒアルロン酸の関節内注射を延々と行う(儲けの主流)。しかし、膝痛の実態は坐骨神経から脊髄にかけての中枢感作による痛みの増幅であった場合、膝の治療だけでは痛みが完全にとれることはない。よってヒアルロン酸の注射のみでは痛みが半減したところで治療効果が止まる。それはヒアルロン酸の注射を毎週行っても毎日行っても同じである。このように治療回数を増やしたりしても、効果が一次関数的に上がらず、やがてはどれほど重ねても効果が上がらなくなる状態に達する。これを「収穫逓減」という。見当違いな治療では、ある一定の痛みは取り除けるが、その治療を何度増やしてもそれ以上に痛みは低下していかない。
優秀な医師は収穫逓減を早期に見極める。「これ以上この治療を行っても無駄である」と判断し、勇気をもって違う箇所にも(違う方法で)治療を開始するのである。違う箇所への治療は患者にも誤解を与えるため決して簡単ではない。よってそれをする医師にはそれなりの勇気と覚悟が必要となる。
治らないパターン1「1週以内に元に戻る」
ブロック治療を行う上で治療効果が1週間続かない場合、その患者を軽快へと導くことは極めて難しい。保険制度では基本的に週に1回のブロックしか認められていないからだ。治療イメージとしては次の図のようなもの。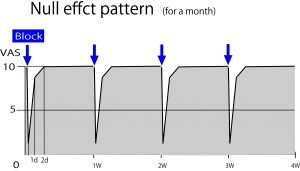 ブロックを行ってもその効果は48時間で消失。完全に痛みが元に戻る。1週毎にブロックをしても治療の累積効果が全く得られず、治療は無駄!と判定せざるを得ない。肩こりや頭痛におけるマッサージ治療、むちうち事故後のリハビリ治療がまさにこのようなパターンをとる。治療は「無駄」である。
ブロックを行ってもその効果は48時間で消失。完全に痛みが元に戻る。1週毎にブロックをしても治療の累積効果が全く得られず、治療は無駄!と判定せざるを得ない。肩こりや頭痛におけるマッサージ治療、むちうち事故後のリハビリ治療がまさにこのようなパターンをとる。治療は「無駄」である。
だが、1~2日であっても痛みが軽減するのであれば、QOL(Quality of life)の向上としてこの治療を認めているのも実情である。 このグレイの部分の面積は全体の89.5%であり、治療にはなっていないが、症状を1割以上改善していると考えてよい。1割改善を治療と認めるかどうかが難しい。(対策)1週間以内に症状が元に戻ってしまう場合、私は以下のような対策を行っている。
- ブロックする箇所を変えるか増やす(現在のブロックを強化する)
- 来院数を週に複数回にし、症状が悪化する前に次のブロックを行うよう努める。
- ブロックに使用する薬剤の濃度を上げる。ステロイドなどを併用する。
- 生活指導をする(姿勢、仕事、寝具、運動などの指導)。
1から4は順に、患者の負担が軽い→重い順になっている。患者にとってもっとも困難なことは生活のリズムを変えること、つまり生活指導されることがもっとも厳しいことである。私は最後の最後まで患者に負担をかけることなく自分に負担をかけて治療をすることを試みるが、それでも治療効果が発揮されなかった場合、生活指導に乗り出す。実際に生活指導は治療効果に大きな影響を与える(「徹底的安静療法で治癒した難治性神経痛の6症例」参)。
患者の都合で効果なしとなる例
前述したような治療の強化を行えば、ほぼ全患者に寛解への道を開くことができる。具体的に言うと症状を軽減化した状態を持続できるという意味である。しかし、患者が来院しないことで症状を軽快させられないということが中年労働者層に非常に多い。それを示したのが次の図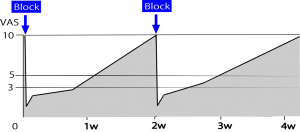 ブロックを行うことでVASは3以下となり、1週間を越えてもその効果は持続しており、毎週治療を繰り返すことで軽快へと導けるはずである。しかし、患者は仕事を優先するあまり、痛みがなくなれば通院することをすぐさま止めてしまい、再び最大の痛みが襲うようになるまで自ら悪化させてから来院する。この治療を延々と続けたところで、恐らく寛解させることはできない。
ブロックを行うことでVASは3以下となり、1週間を越えてもその効果は持続しており、毎週治療を繰り返すことで軽快へと導けるはずである。しかし、患者は仕事を優先するあまり、痛みがなくなれば通院することをすぐさま止めてしまい、再び最大の痛みが襲うようになるまで自ら悪化させてから来院する。この治療を延々と続けたところで、恐らく寛解させることはできない。
毎週治療すれば寛解させることができ、通院生活から抜け出せるというのに、少し良くなったら来院しないという患者の無計画さの為に治療は不成功に終わるパターンである。
このパターンに陥る患者は「自分の健康維持に責任を持たない」という一貫した性格的な共通性がある。軽い症状では病院には来ないので、病院に来る時は「極めて重症」の状態になっている。よって初回の治療から大胆に行わなければ痛みが消えない。しかし、大胆な治療をしても一度で治るはずがないほど悪化させているので治療効果は1週間持続することがない。よってこれらの患者は1週間経たないうちにほぼ必ず再来院して「痛みがとれない。治してくれ!」と言ってくる。
ところがブロック治療は基本的には週に1回しか認められていないため再来院した患者と医師は険悪なムードになることが多い。ブロック治療を断れば患者が怒鳴り出すからだ。実はこのような事例は少なくない。一種の社会問題がここにある。「自分の健康に責任を持たない労働者」は「休むと代わりがいない根底の重労働」に携わっている者が多い。よって休む=仕事に穴をあける=解雇、につながる立場にいる。だからこそ症状がひどくなっても休めない。
こうした労働者を救うことが現在の保険制度では不可能なのである。救えなければどうなるか?結局解雇され失業し、最悪は生活保護受給というパターンになる。つまり、ブロック治療を週に数回するということを保険制度がケチるせいで、生活保護費、医療費をその後一生消費されてしまうという大金の流出が起こるのである。この図式は現場にいる医師にしかわからないだろう。生活保護者が増加の一途をたどる原因の一つは保険医療制度の非情さにある。因果である。
一方、生活保護受給者や高齢者は年中病院通いができる。根底を支えている労働者たちは通院もできないほど忙しい。そして税金を作り出しているのは労働者である。つまり、労働者には十分な治療ができず、税金はしっかりとって、そのお金が高齢者や生活保護受給者などの「まともに働いていない」者たちにばらまかれている、という歪んだ医療制度になっているのが現在の日本である。
逆なのだ。肉体労働者にこそ手厚い治療が必要であるのだ。忙しい肉体労働者だからこそ、その日のうちに何か所にもブロックが必要であり、その週のうちに(休めるうちに)連日治療が必要なのだ。それらの手厚い治療を認めていない現在の保険制度を改革しなければ、働ける労働者を減らし、働けない生活保護受給者を増やすことになるだろう。日本の医療費流出を抑えるためにも、労働者を優遇した保険制度の改革が必要である。
(対策1)現在私は、労働者には保険外のブロックを行っている。自由診療を受けていただきたいのだが、彼らは金銭的なゆとりがない場合が多く、保険請求をせずにサービスでブロックを行うことが多い。または症状詳記を添付している。基本的には、患者に理解いただいて自由診療という方法しかないだろう。
(対策2)ブロックをしっかり行い痛みが低下すると、再び激しい痛みが出現するまで来院しない患者には「痛みがまだ軽いうち」に次のブロックをすることの必要性を説明し毎週来院してもらうようムンテラする。その際、重要なことは「痛みが完治する可能性」をしっかり伝えることだ。自信を持って完治の可能性をムンテラするには、完治させた実績を多数経験した医師である必要がある(経験していないのにムンテラすれば詐欺まがいである)。これは実績を作っていくしかない。
症状改善維持療法
まずどんなに難治性の疼痛であっても、ブロックを多数か所、そして多数回(1週間以内)行えば、治療の見当が外れていない限りたいてい寛解導入ができる。それは「手術しか治す方法がない」と言われている患者であろうと、車いすの患者であろうと、寝たきりの患者であってもほとんどを改善させることができる。私の治療はここが原点になっている。よって、どんな患者でも手厚く治療すれば完治、または全治近くまでブロックのみで導くことが可能である。可能というよりも何としてでもそこまで導く自信があるといった方がいい。しかしながら働いている者、通院が難しい者、金銭的ゆとりがない者、とても忙しい者、リスクの高い者、注射嫌いの者、医師の治療能力を信じていない者は多数か所、多数回のブロックを受けることが不可能である。ブロック自体のリスクと注射の痛みもマイナス要因となる。
このような患者たちは完治(全治)に導くことが社会的に困難である。「だから治療しない」という考え方はない。完治させることはできなくともQOLの向上のために定期的にブロックを行なうという新しい治療概念を提唱する(維持療法)。
A:寝たきり予防ブロックの例
86歳男性、5年前に腰部脊柱管狭窄症の手術(拡大開窓術)を受けるが徐々に歩けなくなる。最近になり、激しい右下肢痛のために3分も立位保持ができなくなった。手術した病院では「これ以上打つ手がない」とのことで治療を拒否され私の外来にかかる。(治療経過) 寛解導入のため腰部硬膜外ブロック(手術瘢痕があるためL1/2より行う)、仙骨部硬膜外ブロック、両L5神経根ブロックの同時治療を行う。すると激痛は軽快し立位保持が10分可能となる。その後はこの症状軽快状態を維持するために週1回の仙骨部硬膜外ブロックを定期的に行っている。これを隔週ブロックにしたとたんに立位保持が5分と短くなってしまったため以降、毎週欠かさずブロックを行っている。この症例では私の治療が寝たきりを防ぐ唯一の方法であり、治療をやめれば数週間で寝たきり状態となると予測される。
B:業績を保つための活力保持ブロックの例
59歳男性、敏腕営業マン。腰痛・左下肢(膝)痛。半年後に退職を控え、退職後も委託業務に携わるために会社に営業成績向上で恩を売っておきたい。しかし激痛のため歩行困難となる。日本中を出張で飛び回り、多忙なため2週間に1度以上は来院できないという。当初、腰部硬膜外ブロックで治療したが、運動量が多いために寛解導入ができなかった。そこで両L5に神経根ブロックを併用し、腰部硬膜外ブロックにケナコルト10mgを用いることで寛解に導き、ブロックをすれば2週間は痛みがとれるという状態にできた。しかし、隔週の治療では現状維持が限界である。この症例では治療のために通院しているのではなく、営業成績を下げないために治療を行っている。私が治療をやめれば、おそらく仕事を続けることは困難となる。C:趣味を続けるためのブロック例
52歳女性。歩行困難なほどの左腰痛で来院。腰部硬膜外ブロックを行うが2日で痛みがぶり返すということを5回繰り返す(週2回ブロックを行っているにもかかわらず)。この症例の場合、ジム通いやダンススクール通いが治療の障害になっていることが判明したため、厳しく説教したが聞き入れない。仕方なく腰部硬膜外ブロック+左L3神経根ブロックを週2回ペースで8回行うことで寛解導入した。その後は不定期に「痛みが増強したときにブロック」というスタイルで通院している。趣味を続けるための不定期ブロックを行っているが、だいたい2周~3週に一度の治療を行っている。D:高齢でも農家を維持するためのブロック
72歳男性、農家を夫婦で経営。腰痛と右殿部痛のため歩行困難となったため来院。慢性の腰痛をかかえている。腰部硬膜外ブロックを行うが3~4日で痛みがぶり返し、痛みの改善は1週間続くことはない。農作業の継続のため、彼は毎週欠かさずブロックのために通院するようになる。農家をたたむように何度も勧めるが「体の続く限りやる」という決心だったので農家継続のためにブロックを続けることにした。治療の累積効果は多少あるものの「悪化はしないが治らない」という状態が1年半続いた。このまま維持療法を続けようかと思ったが、寛解に導くことを試みる。腰部硬膜外ブロック+仙骨部硬膜外ブロック+右L5神経根ブロックの同時治療(週1回)をスタートし、それを5回行った時点で寛解した。現在、農家を続けているがVAS≦2の状態が、ブロックをしないままで維持できている。治療が無効と思われた症例が寛解に導くことができた1例であった。
QOL向上のための定期的ブロック治療
上記のAの症例を考えてみよう。立位が3分も保持できないという症状が10分保持できるようになったところで整形外科学会の治療スコアはほとんど改善しない。つまり学会的にはそれを症状改善とは認めていないに等しい。治療が改善していないものにブロックを繰り返し行うことは医療の無駄と思うかもしれない。しかし、実際のところはどうかというと、3分と10分は天と地の差があると本人はいう。10分あれば洗濯物もとりいれられるし、ちょっとした料理もできてあとかたづけもできる。これが3分になると人の手を借りなければ生きていけない状態(ほとんど寝たきり状態)になるという。整形外科学会の治療スコアは彼にとっては意味をなさない。10分立っていられることが残りの人生にどれほどの光となるか…彼はせつせつと私に説いてくれた。そして10分を維持するためのブロック治療は「自分の命そのものだ」と言っている。
これを受けて、これまでの治療効果判定法は、寝たきり寸前の超高齢者の治療判定には全く使えないことが理解できた。彼らに治療を行っても無駄という考え方は早々に捨て去り、たとえ1分でも30秒でも自分の足で立っていられる状態を維持するための治療法を確立しなければならないことを悟った。
機能向上のためのブロック療法
私はこれまで患者を治すために様々なブロックを用いてきた。数多く難易度の高いブロックを繰り返すうちに、ブロックをより安全に、より短時間で、より痛くなくできるようになった。そしてブロックをカジュアルにミスなくこなせるようになった。そうした時に、ブロック治療が人間の能力強化や運動機能向上を維持するために用いるという新たな療法が生まれた。もはやブロックは病人専用ではない。スポーツ選手の脊椎機能向上や、趣味の範囲を広めるため、好きなゴルフをいつまでもできるため、仕事をいつまでも続けるまで、そして寝たきりにならずに生きていくためにブロックが利用できることを確立した。高齢化社会になくてはならない医療技術である。
ブロック治療は私にとってカジュアルであるが、一般的な医師にとってはまだまだ「とっておきの治療」の位置にある。ペイン科の医師でさえカジュアルにはブロック治療を行っていない。ブロックをカジュアルな位置づけにするためには、多くの医師がブロックをこなすレベルでなければならない。そのハードルは決して低くはないが高齢化社会を根底から救うためには、一般的な医師ならだれでもブロックがこなせるというレベルに医療界を作りこんでいかなければならない。それを整形外科やペイン科だけに担うのではなく、全ての開業医ができるようになることが理想である。
改善維持療法にも寛解導入が必要である
改善している状態を維持させること=疼痛の全体レベル(VASのグラフを積分した面積)が50%以下にするこをずっと継続させることと定義しておく。というよりも50%以下にできなければ維持療法は成立しない。なぜなら50%以上であれば、それを受ける患者側が通院意欲を喪失するからだ。週に2回通院が必要というだけでも、労働者なら通院をあきらめざるを得ない。よって維持療法に持ち込むには1か月の通院が5回以下で、かつ全体の疼痛レベルを50%以下に維持できていなければ意味をなさない。問題は疼痛レベルを50%以下に導入できる技術である。これには根本原因を探求する鋭い診断力が必要になる。鋭い診断力は可能性の追求から生まれる
私は数多くの「他の医師が治せない痛み」を寛解に導いた。どういった寛解例があるかは以下の論文を参。- 「脳梗塞後遺症と誤診されたLSCS」
- 「肩関節周囲炎に神経根ブロックが著効する症例」
- 「膝関節内注射が著効しない変形性膝関節症患者の調査」
- 「頻尿治療で膝痛が完治した症例」
- 「難治性TFCCを神経根ブロックで完治させた例」
- 「肩こりは神経痛である」
- 「バネ指と誤診された頚神経根症の1例」
中枢感作の治療については、一般的な医師たちは教育されていないため、その存在も頭に浮かぶことはなく治療もできないでいる。中枢感作を見抜く診断力は真実の目で厳しく自分の診断を罰していく自虐的な精神力が要る。
例えば、関節内注射で痛みが5割低下したとする。これで「治療が成功した」と考えるようであれば中枢感作を見抜くことは到底できない。「5割しか低下しないのは他に原因があるからだ」と自分に厳しく問い詰めるようでなければならない。加えて関節内注射にヒアルロン酸の注射しか行わない医師の場合、元々ヒアルロン酸で疼痛がゼロになるということはないので中枢感作を疑うまでに至らない。
自分の治療が完璧に疼痛除去できなかった場合、それは自分の診断の甘さが原因であると真摯に受け止め、他の原因の可能性をさぐるために様々な箇所にブロックをしていくことは、よほど自分に厳しい医師にしかできないことである。
しかしながらそれをしない医師に寛解導入はできない。上述した症例報告は、一般的な医師には寛解導入不可能なものである。寛解導入させたいのであれば、中枢感作について医師がもっと学ぼうとする姿勢が必要である(たとえ空想的な理論であっても)。さらに私は、たとえブロック注射でその直後痛みが100%取り除かれている状態でも、それが24時間以内に効果が消えるのであれば、原因が他にもあると想定して必ず次の手を打つことをしている。寛解に導入できないものは治療としては認めないという強い意志を持つことを皆に願う。
治らない原因を探っておく重要性
維持療法は改善させる医療の手と悪化させる日常生活の手がつりあった状態を言う。よって悪化させることを中止すれば改善に向かう。悪化させるものがスポーツや仕事にあるというのならそれを中止すれば改善に向かう。しかし、人間は「たとえ病気を悪化させてもやり遂げなければならないもの」があるものだ。よって私はそういうものを持ってしまった人たちを支えるために維持療法を行っている。ただし、患者も医師も「悪化の原因が何か?」を把握できていない場合もある。私はそうした原因を探ることをずっと研究してきた。
ここではそれを詳しくは述べないが、生まれつきの脊椎の形態状の素因、つまり遺伝要素やどれにともなう姿勢要素、そして不適合な寝具(枕やマットレス)、机やいすなどの家具などが原因になったり、免疫システムの過活動が原因になったりしている。これらの原因をみつけることは治療自体よりもはるかに難しい。
中枢感作が起こりやすい脊椎は生まれながらに備わている場合もあり、他の健康な人たちと同じような生活をしていたのでは健康を害すことを忠告してあげなければならないこともある。そうした「患者の人生に首を突っ込む」ことも維持療法には重要になる。
世の中には90歳を超えてもすたすた歩ける人がいる。そうした人たちを目指して誰もが「歩いて健康を維持しよう」と考える。しかしすたすた歩けるのはその人に生まれつきそなわっている脊椎形態の遺伝的な素因であって、あなたとその人は違うということを教えてあげなければならない。素因が悪い人は歩けば歩くほどに変形が進行し、歩行困難なからだになる。そういったことを教えてあげなければならない。そして「うまれつきのどのような素因が病気の原因になるのか?」の研究を私は今も続けている。順次発表していくのでもう少し待っていてほしい。維持療法を行うには患者の人生に深くかかわらなければならない。人生に関わることも難治性の症状を治すことに重要といえる。
人間の能力を120%引き出すための維持療法
維持療法を毎週行いながら自分の能力を超えた仕事量をこなすというパターンの患者を私は数多くかかえている。患者たちは「自分の能力を超えた」という意識を全く持っていない。私の治療を毎週1回行うだけで普通のノルマをこなして仕事をしていると思っている。しかし事実はそうではない。もし、私が維持療法を行っていなかったとしたらどうなるか?の結果を見ればそれが明らかとなる。たまたま仕事が忙しくて来院できず、治療を1週間飛ばしてしまった患者は厳しい現実に直面する。痛みが強すぎて仕事が不可能になってしまう。つまり、私がいない場合、今の仕事は完全にオーバーワークなのである。私が治療をすることでかろうじて今の仕事量をこなすことができている。逆に言えば維持療法はそれほど強力に状態維持に関与している。本来ならば仕事不能で解雇されているであろう労働者でさえも解雇されないレベルにまで持ち上げることができる。
悪い言い方をすればこの患者の人生は私の治療にきわめて依存しているわけで、私の治療は患者の社会的立場の生殺与奪権を握っている。しかしながらこういうかつかつでゆとりのない治療はするべきではない。もう少し治療を強力に行い、1回くらい治療を休んでも痛みが元に戻らない程度に寛解させなければならない。
ところが、患者自身の現実逃避癖のある性格がそれを許してくれない。もし、私が寛解導入をしようとして強力なブロックをサービスしてあげると、少し良くなったからといって次の週は来ないのである。何のためにサービスしたのかわからない。そして治療前より病状を悪化させて数週後に来院する。そうやって恩を仇で返されるようなことが常であり、彼らに説教しても無駄だとあきらめている。
この手の患者は全国に大勢いるが、彼らは通院することで解雇される可能性があるため、外来で「もっと強い経口薬をくれ」と強い口調で迫り、担当医をそれとなく脅迫する傾向がある。ここの文頭に掲げたトラムセット、リリカなどが追加増量される薬の代表格である。たいていは増量後も痛みが引かず、結末は手術に頼るというところまでに至ることが多い。多分に患者の性格の要素が強い。
しかしながら現在の脊椎外科では中枢感作を手術で治すという能がない(中枢感作の原因は占拠性病変だけではなく緊張性病変などがあると思われるが、そういう考え方が現脊椎外科にはない)。ヘルニアなどの明らかな病変があれば別だが、しっかりした画像所見がないままヘルニア手術を受けて治らないという悲惨な状況に陥る。だが、手術を受けることで彼らは社会的な優位性を得られるというメリットがあり、手術をしたほうが確かに社会的に幸せであると感じることは多々ある。
必要最小限の維持療法にする段階
ブロック治療をある程度定期的に行っていれば現状を維持できる(悪化しない)という状態にさせるのが維持療法である。これを初老期から行っていれば、高齢者社会から寝たきり患者を大幅に減らすことができると確信する。高齢者が死の1日前まで独力で歩いていられる時代を作れると確信している。さて、そうした維持療法は可能な限り最小限にとどめる努力を常にしていかなければならない。例えば私はブロックにおいて腰部硬膜外ブロック>仙骨部硬膜外ブロック>傍神経根ブロック>トリガーポイント注射、という治療法をもっており、維持療法ではこれらをできる限り右の治療に近づけていく努力をする。
複数同時にブロック治療するという強力な治療法で寛解導入する。その後ブロックの本数を徐々に減らして行き、一本のブロックで維持療法ができるまでにする。そしてそのブロックを徐々に弱いものにして行き、可能な限り最小の治療で「現状維持」をはかる。
ブロック注射を弱めていくと再び痛みが元に戻ってしまう場合があるが、そういうときは臨時に複数同時ブロックを行い再び寛解にまで導く。寛解導入後は再びブロックを弱くして行き、強い治療に依存を作らせないように工夫する。維持療法ではいつまでも強力なブロックを続けないようこころがける。ほとんどの場合、ブロック治療の軽化は成功する。
維持療法中の症状の変化に対応
維持療法を行っていると患者の症状が変化していく場合がある。右下肢痛が左下肢痛になったり、しびれや麻痺が現れたり引っ込んだりする。維持療法中はそうした症状の変化を患者から訊き出すことを怠りやすい状況になる。ブロックがおきまりになってしまうからである。治療を必要最小限にとどめて長期間繰り返すことが目的なのだから最小限の治療も患者の病態に合わせて変えていかなければならない。私は症状に合わせてブロックの高さを変えたり、ステロイドを追加したり、左右を変えたり常に流動的に行っている。維持療法とはいえルーチンとならないよう、問診を怠らない様に常に自分を戒めている。こうした流動的な維持療法は、症状の維持だけでなく関節の変形が進行させない効果もあり、いわゆる経年変化を起こさせないという維持効果があることが最近の私の研究で判明した(「変形性膝関節症の経年変化」参)。脊椎は膝関節とは異なるが、私は「脊椎でさえ症状を改善維持していくことで経年変化を緩慢にできる」と確信している。維持療法中は患者に病識がない
シャーシが歪んだ自動車で道路を走れば、車はまもなく走れなくなるほどに破壊される。舗装された美しい道路を制限速度を守り、急ブレーキ・急発進をしなくとも破壊されていく。人間のシャーシはつまり脊椎であるが、脊椎が歪んだ人が普通に歩き、普通に立ち、普通に寝ているだけで健康が破壊されていく。脊椎が歪んでなければ少々無茶をやっても破壊されない。こういう常識は一般の人(医師も含めて)には通用しない。マスコミは「歩けば・鍛えれば、何でも治る」というようなことを吹聴していることから、医師にも知識人にも「シャーシが歪んだ者は普通に歩くだけで体が壊れる」ということを認識できていないことがよくわかる。
知識人でさえ「日常の普通の生活で体が壊れる」ということを認識できていないわけであるから、脊椎の悪い普通の患者たちに病識があるわけがない。よって彼らは日常生活が脊椎を壊していることを知らない。そして盆・正月・クリスマス・葬儀・法要・旅行・発表会などが体を激しく破壊する機会となっていることも知らない。
維持療法はこれらの無知を患者に知らせることを目的としていない。病識がないのは説教しても無駄である。いくら説教しても患者は目の前の医師の発言よりもマスコミを信じる。マスコミが「歩けば治る」と吹聴している限り、患者はそちらを信じている。だから説教するのではなく、患者が日常的に破壊している割合と同じ割合でこちらも治療を加えていくしか現状を維持させる方法がない。
すなわち、盆・正月などのイベントがある前後は、治療の強化を行わなければ、患者が自ら悪化させる割合に負けてしまう。維持療法は患者が「悪化させることを見込んで」医師側が「治療の手を強める」ことをしなければならない。
私は忙しい外来中に何度も患者に「無理はしないでください」ということを説教したが聞き入れた患者はかつてゼロだった。全員の患者が必ず「私は何にもやっていません」と口をそろえて言う。つまり自分が自分の体を壊しているという病識がない。マスコミが間違いの垂れ流しを止めるまで、日常生活を改善させて健康を維持させるという治療法は無理である。
カイロプラクターと寝具に期待
歪んだシャーシで車を走らせれば、舗装された道路をデリケートに走っても、走るたびに破壊されていく。これはとても当たり前の話であるが、こと人間のシャーシ(脊椎)となるとそのことがわからなくなる人が多い。人間のシャーシの歪みは第2次性徴期に際立ってくることは自らの研究でほぼつかんでいる。なぜ歪むか?の原因はおそらく遺伝的な要素が強いこともつかんでいる。なぜなら脊椎の歪みをもち、中枢感作があると思われる子供の母親に「同じような症状がありませんか?」と尋ねると、たいてい同じ症状を持っていたことが判明するからである。遺伝素因についてはさらに研究を進めるつもりであるが、親子同時の診療はたやすくないため、症例を集められるかどうかわからない。
さて、歪んだシャーシのまま走らせ、脊椎が破壊されていくことをどうやって防いでいくか?が問題になる。維持療法は破壊部位の修復であり、歪み自体を治しているわけではない。歪みを治すには日常の姿勢矯正が必要になるであろう。矯正治療を任せられるのは今のところカイロプラクティクしかない。そして彼らの理論を応用し寝具で「寝ている間の矯正」も有効と思われる。
矯正が一時的であるか、本当に矯正力があるのか?は疑問である。が、疑問であっても脊椎の歪みの進行を止めるには今のところカイロプラクティクしかない。よって私も、彼らと手を組み、脊椎矯正力が加齢的な歪みをどこまで防ぐことができるかの研究をしていくつもりである。
私は73歳の男性です線維筋痛です。ドラムセットを飲んでいます、ブロックしています週に一度くらいでないといけないのががわかりましたありがとうございました。リリカも飲んでいます10年以上の病気です何か良い方法はないのですか何かあれば教えてください。
現在の最先端医療でも治ることのない線維筋痛症を治すよい方法を探すことは、そもそも「ないものねだり」です。私はその「ないものねだり」を数十年研究している医師です。研究すればするほど、わかったことは、「保険では無理」「常識では無理」というところです。もし、治すのであれば、保険を無視する医師、常識を無視する医師と出会わなければなりません。そして出会ったとしても、保険では無理!ですから、自費で行わなければいけません。つまり金持ち以外は無理、なのです。保険、常識を無視する医師は身を滅ぼすリスクが高く、そこに足を突っ込む医師は「反社会性」の極みです。まとめると、今の状況では逆立ちしても治すことができない日常の難病というものが多数存在するという事実です。私はそうした日常の難病をある程度治せますが、私が診察できる患者の数は限られています。これが医療の限界です。限界を理解することも人々にとって重要なことだと思います。限界を飛び越えて、ないものねだりをしたいのでしたら、お金が莫大にかかり、さらにリスクにも飛び込まなければなりません。その覚悟が、患者様に試されます。
腋下リンパ節(4センチ)生検のため28年9月1日に切除手術を受けました。手術痕は完治したものの上腕に痛み、痺れ、つり等が日増に強くなり、衣服が擦れたり、腕の可動域が狭まり伝えるも「痛いはずがない」と言われました。
痛みは強くなる一方で自分から再受診し
総合病院の麻酔科外来の紹介状をお願いし12月14日より通院を始めました。
週3回星状神経節ブロック注射をしトラムセットを服用しています。
1月11日から週1回大胸筋間ブロック注射を追加しました。
トラムセットは一日8錠服用しています。
ブロックを始めた頃は楽になる時間が3〜5時間位ありましたが今は余り楽になったと感じません。
トラムセットを飲んでも痛みが楽になったと感じません。
寝返りで痛むため毎朝4時前には目覚めてしまい寝返りができないよう椅子で眠ります。
14時頃から痛みだし20時頃から痛みが強くなります。
日により痛みの強さは変わりますが
右手が左肩に届きません。上、横にも上がりません。
時間を要すると言われているものの辛い日々です。
トラムセットが良く効くと聞いていたのに私には効いていると思えません。
リリカは目眩がしました。トラマールも効果はありませんでした。
先生はどうお思いになりますか?
最終的には一週間入院しカテーテルという方法があるとも聞いてはいますが。
それは私が提唱する痛覚アロディニア、関節アロディニアというものです。疼痛学というところに記載しているので、よろしかったら読んで見てください。専門用語が多くわかりにくいとは思いますが。「私が提唱する・・・」という言葉の意味は、現医学では誰も提唱していないという意味です。つまり、世界中の医師の中で、私の思考レベルに到達している者はいないという意味です。何も自慢しているわけではなく、そんな私の意見を聞いても、参考にならないのではないですか? 信じるに値しないのではないですか?という皮肉が込められています。
痛みの原因は腋にあらず、神経根よりも中枢にあるという話です。治療すべきなのはC6かC7の神経根であり、これまでのブロックは全く意味がないという話です。まれに神経根よりも上の頸髄や延髄に原因があることもあり、それらは現医学では治すことができません。神経根が原因の場合は、神経根ブロック、か頚部硬膜外ブロックを行うべきであり、それよりも中枢の頸髄や延髄の場合は上頚神経節ブロックを行います。私は神経根ブロックを簡単に行えるという極めて特殊な技術を持っていますが、普通のペインの医師はそういう技術を持ちませんし、頚部硬膜外ブロックはさらに難易度が高い危険なブロックなのでなかなか行わないものです。また、腕が上がらないという症状に、神経根ブロックを行う医師はいませんし、上頚神経節ブロックは私しかできないブロックですので、結局どうあがいても、他の医師たちは私の提唱する治療には到達しません。
つまり、私の治療を受ける以外にはよい方法がないのですが・・・どうせ信じないでしょう?という話に落ちがつくわけです。このサイトは他の医師たちが治せない難治性の疾患を治すことが目的ですが、それはすなわち世界の医学理論を覆すことを意味しています。そんな偉業を行っている医師が日本のこんなサイトを運営するはずがないと誰もが思うため、信用性はゼロに近いと言えます。よって、私の話を信じるかどうかは、あなたの判断にかかっています。信用すると言うのなら治療にいらしてください。